萧山区医保违规案件研究分析报告
更新时间:2021-12-31 16:49:39 内容来源:杭州市医疗保障局萧山分局理论学习中心组
为持续捍卫医保基金安全,推动打击欺诈骗保工作全覆盖、常态化,医保萧山分局始终做到对医保违法违规(约)行为“零容忍”。2020年,我区共查处医保案件167起(同比上年增长240.82%)、其中移送公安7起(同比上年增长600%)、行政处罚14起(同比上年增长133%)、解除协议14家(同比上年增长160%)、暂停结算30家(同比上年增长173%),全力守护老百姓的“救命钱”。
一、基本情况
1.案件来源分类
2020年医保违法违规(约)案件来源分类(表1)
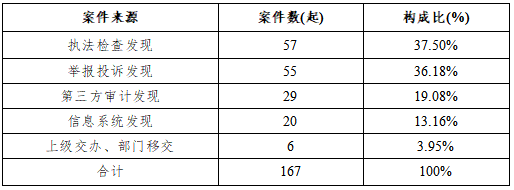
表1表明,案件主要有二大来源,分别是执法检查和举报投诉发现,二者合计占所有案件来源的73.68%。
2.案件主体分类
2020年医保违法违规(约)案件主体分类(表2)
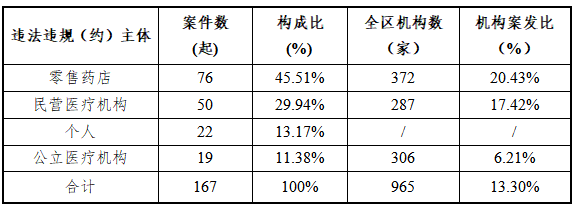
表2表明,在被处罚的167家(人)对象中, 零售药店案件数量比和案发比均最高,分别是45.51%和20.43%,其中零售药店、民营医疗机构合计涉案126起,合计占75.45%。
3.案件类型分类
2020年医保违法违规(约)案件类型分类(表3)
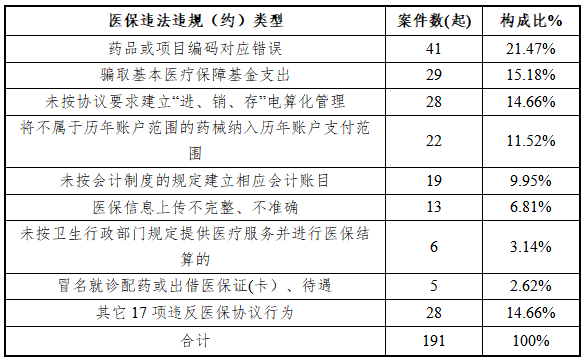
从表3可以看出,全区2020年医保违法违规(约)案件性质种类较多,共涉及25项,且主要以违反医保协议约定为主,占全部案件的82.20%,但骗取基本医疗保障基金支出案件数量居高不下,有29起,占15.18%,排名第二。
4.案件处理结果分类
2020年医保违法违规(约)案件处理结果分类(表4)
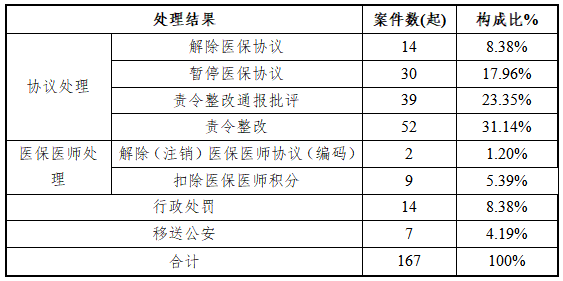
从表4可以看出,全区2020年医保违法违规(约)案件处理结果主要有协议处理、医保医师处理、行政处罚、移送公安等四大类,其中解除或暂停医保协议、解除(注销)医保医师协议(编码)、行政处罚、移送公安等几类重大违法违规(约)处理案件有67起,占比40.12%,占比超三分之一。
5.新近定点医药机构处理分类
2019年始新定点医药机构医保违法违规(约)案件处理结果分类(表5)
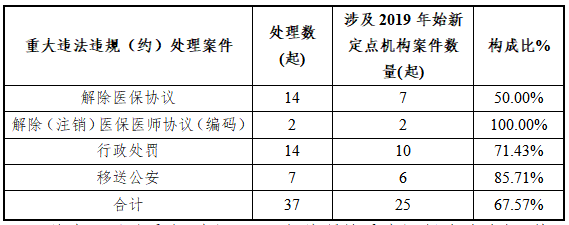
从表5可以看出,全区2020年处理的重大医保违法违规(约)案件共35起,涉及2019年始新定点机构有25起,占67.57%,明显超出合理状态。
二、原因分析
1.从案件来源分析,主要有五个特点:
一是稽查能力决定案件数量。从表1分析,被处罚的167起案件中,执法检查发现案件57件,占37.50%。可见,监督检查、飞行检查、数据排查等稽查手段的运用是我们目前发现案件线索的主要方式,2020年,医保分局共开展专项整治6次,检查定点机构561家次,网上排查可疑人员210384人次,约谈273人次,医保执法人员的主动稽查能力决定了案件查处的数量。
二是举报投诉成为发现欺诈骗保案件的主要来源。随着医保部门对欺诈骗保行为宣传力度的加大,参保人的法律意识有了进一步提升,2020年,涉及欺诈骗保案29起,由举报投诉线索发现的就有22起,占75.86%。同时,执法人员坚持对举报投诉零容忍,深挖案件线索,查办多起窝案、串案,初步形成了打击欺诈骗保的高压态势,有效震慑了欺诈骗保行为。
三是第三方审计是提升办案效率的重要补充。第三方审计发现线索是今年查办案件的主要来源之一,通过第三方机构的专业审计,可以系统排查定点医药机构在医保管理和基金使用上是否存在漏洞和问题,通过有因审计、延伸审计等方式,可以协助案件查办,固定违法违规(约)证据,分析统计涉案医保基金明细和违规金额等,是对当前医保执法力量相对不足的有效补充。
四是信息化手段运用在发现案件线索上呈现多样性特征。2020年,我们借助计算机审核、大数据分析、视频监控、人脸识别等信息化手段直接查处团伙刷卡结算、药师虚假刷脸上岗等案件20起,数量较上年度有明显提升,同时,在欺诈骗保案件查办过程中,视频监控和大数据分析在调查取证上常常能发挥决定性作用,成为突破案件的重要手段。
五是大稽查格局尚未完全形成。从案件来源分析还可见,上级交办和其它部门移交的案件相对较少,分析原因,与目前全民医保的格局不适应,主要原因是上下级部门及兄弟单位沟通协调不充分,特别是与卫生、市监、公安等部门信息的共享不充分有很大关系,大稽查格局形成需要有一个过程。
2.从处罚对象分析,主要有三方面特点:
一是零售药店和民营医疗机构的医保违法违规(约)行为居高不下。按正常推算,每年医保基金用于参保人的支出额度是可控的,全区在公立医疗机构布局已到位的前提下,医保基金每年在零售药店和民营医疗机构所需列支份额也是基本固定的,但近几年,随着医保政策一体化后,定点机构准入门槛偏低,大量小规模零售药店和民营医疗机构涌入医保市场,加上医保支付价、总额预算等各项医保监管措施的实施,导致此类机构难以正常生存,加上相关负责人守法诚信意识低下,医保专业管理人员缺失,直接导致零售药店和民营医疗机构的医保违法违规(约)行为居高不下,从表5分析,全区2019年始新定点机构有25起涉及欺诈骗保等重大案件,可见市场已极度饱和,重大案件发生几率明显超出合理状态。
二是个人涉及医保违法违规(约)案件数量较往年有所增加。今年,参保人涉及欺诈骗保案件有所抬头,且涉案金额多数较大,多与民营医疗机构互相勾结,虚假套刷医疗基金,性质恶劣。如:在查办一中医诊所欺诈骗保案件中,查获7个团伙,均涉及虚假刷卡结算针灸、推拿等理疗费用,涉及参保人51人,定性为欺诈骗保10人,给予行政处罚3人、移送公安7人。医保医师欺诈骗保行为也时有发生,个别民营医疗机构医保医师无视医师职业道德和法律底线,参与、纵容机构欺诈骗保,被解除医保医师资质,甚至被注销医保医师编码。参保人医保法律法规常识的缺失,是导致个人欺诈骗保行为发生的主要原因,我们调查过程中发现,此类参保人员对医疗保障证(卡)的保管、使用权利义务一无所知,医疗机构的一点蝇头小利就能诱导他们收集家人、亲戚朋友的医疗保障证(卡),主动配合机构套刷医保基金,极易构成违法犯罪。
三是公立医疗机构案件数量创新高。公立医疗机构是医保基金使用的主力军,必须加强监管,从表2分析,虽然公立医疗机构案发数量占比最少,但比往年数量已翻多番,这是今年强化对全区公立医疗机构进行全覆盖审计的成果,通过第三方机构系统审计定点公立医疗机构医保管理和基金使用情况,对存在的医保违规(约)问题,发现一批、整改一批、处理一批,有效规范公立医疗机构的医保基金管理水平。
3.从案件性质分析,主要有三个特点:
一是定点医药机构被查处的主要原因是违反医保协议约定。医保协议是目前管理两定机构的主要依据和手段,属于行政合同范畴。在实际案件查办过程中,有不少医药机构负责人对协议内容一知半解,甚至不闻不问,导致出现像药品或项目编码对应错误、未按协议要求建立“进、销、存”电算化管理、将不属于历年账户范围的药械纳入历年账户支付范围等违反协议行为,被处以责令整改、通报批评,甚至暂停结算等处理。
二是欺诈骗保案件多发不容忽视。从表3可以看出, 欺诈骗保案件数位列第二,且个别案件涉及金额巨大,极大的影响了全区医保基金使用的安全可控。稽查人员在查办此类案件的过程中,充分结合案件线索、数据分析、视频监控等手段,严抓“大案要案”,如:在查办一民营门诊部骗保案件现场,稽查人员充分运用日常排查数据与视频资料,分析推断该诊所涉嫌存在大量空刷医疗保障证(卡)行为,经过现场仔细查找,在该诊所外的四楼员工寝室和卫生间,发现大量虚假结算中药煎药、注射剂等虚假套刷药品,共计总金额123943.05元,涉及基本医疗保障基金支出98088.69元,目前该案已移送公安部门处理。
三是严查严办全力确保医保基金安全。在查办医保案件过程中,严格按照法律法规和协议规定内容,对查实的涉案行为一律严查严办,从表4分析,全区2020年医保违法违规(约)案件处理结果中,涉及欺诈骗保行为的一律给予行政处罚并解除医保协议(三年内不受理其定点申请),涉案金额构成犯罪的一律移送公安部门,对欺诈骗保的医保医师一律解除(注销)医保医师协议(编码),对构成协议记6分以上的一律给予暂停结算处理,此几类重大违法违规(约)处理案件共67起,占所有处罚案件的40.12%,超过三分之一。同时,对解除医保协议和重大违约行为一律通过萧山医保微信公众号对外发布,起到很好的震慑作用。
三、建议措施
1.进一步立足稽查中心,规范医保基金使用。作为基层医保管理部门,要始终坚持把医保稽查作为监管的中心工作来抓,要强化监督检查的广度和深度,充分结合各项专项检查,精心组织, 周密部署,把有限的稽查执法力量尽量多的投入到日常巡查中去,要增加对零售药店、民营门诊部等结算异常机构的检查频次,增强对公立医疗机构使用医保基金的督查力度。同时,要畅通举报投诉渠道,完善医保投诉举报处理相关制度,对收到群众举报,要严格登记,随报随查,对监督检查发现的可疑问题,要认真分析,查找线索,积极深挖案源,一经查实,绝不姑息,以始终保持对医保违法违规(约)行为的高压打击态势。
2.进一步强化第三方审计,有效提升打击医保违法行为能力。短期之内,在医保定点机构数量激增与监管力量相对不足的现状下,第三方审计是一支能用于医保监管的重要力量,在充分发挥其在财务审计和进销存管理上的专业能力同时,要重点培养强化其在医保管理上的审计能力,要让第三方机构在审计过程中不断提升医保管理专业水平,熟悉医学、药学等其相对薄弱知识。同时,监管部门要加强对第三方审计工作的管理,对审计方向、进度和发现的问题及时进行指导监督,确保第三方审计结果能直接用于对医药机构进行规范和查处,不断提升审计绩效。同时,还要尽量保持第三方审计队伍的稳定,确保具备医保管理专业能力的第三方审计人员能充分发挥其作用,为医保基金安全做贡献。
3.进一步发挥信息化管理能力,不断提升监管效率。要充分发挥现有信息化系统的优势,把计算机审核、视频监控、大数据分析这三驾马车用好用足,要完善健全各项管理制度,合理有效使用信息化资源,积极探索信息化管理新模式,逐步形成事前提醒、事中监控、事后评价管理方式,改变以“堵”为主的行政管理“套路”,实现以“疏”为主的服务型医保精细化管理模式,以智慧医保破解监管任务重与监管力量不足的矛盾。
4.进一步夯实稽查平台,全力构建大稽查格局。要加强医保监管网络建设,构筑纵横稽查打击体系。基层医保部门,要充分利用各种资源构建纵到底横到边的医保稽查打击体系。在系统内部,要加强上下级医保部门、相关处室和科室之间的沟通协调,充分整合监管资源,统筹稽查力量;要加强与公安、卫生、药监等职能部门的协作;同时,要重视发动社会力量参与监督管理,拓宽举报渠道和案源线索,要利用互联网等现代信息平台,加大医保打假宣传力度,增强医保企业守法诚信意识,提高参保人员自我保护能力。实现医保稽查工作由单打独斗向齐抓共管转变。
5.进一步增强执法人员素质,创建高效稳定稽查队伍。构建高效稳定的稽查队伍,是确保基层医保部门能否有效打击医保违法违规行为的重要保证。因此,基层医保部门要以全员稽查为目标,建立一支“人人懂稽查、人人能稽查”的队伍。要给基层稽查人员多提供学习深造的机会,不断提高执法人员的医保专业知识和稽查办案水平。同时,要保持稽查骨干队伍的相对稳定,要对稽查人员高看一眼、厚爱一层。
6.进一步严格定点准入,合理布局医保定点医药机构。随着医保定点医药机构的逐年增加,医保部门的监管任务亦日趋繁重,在当前医保稽查力量相对薄弱与管理相对人无序增长的矛盾日益突显阶段,严格定点准入,控制医保定点机构数量,成为首当其冲的第一要务。因此,基层医保部门要充分运用合法手段,合理布局定点医药机构,一方面从总量上进行控制,可以根据辖区的地域面积和人口分布,会同卫健、市监、贸易等职能部门,以地方政府文件的形式制定出台辖区的定点医药机构发展总体规划,对总量进行严格控制;同时,要积极争取地方财政支持,实行政策引导,多鼓励大型、连锁医药机构的准入,逐步实现医保定点机构之间的有序竞争,以缓解医保机构因生存问题所带来的恶性竞争,以从根本上减少医保违法违规(约)行为的发生。
作者: 编辑:陈茜如